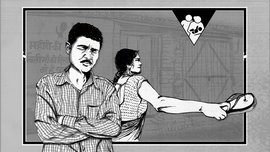
भर दुपारी अक्राणी तालुक्यातील धडगाव भागात, शेवंता तडवी डोक्यावर पदर घेऊन, तिच्या बकऱ्यांच्या कळपामागे पळतेय. जेव्हा करडं झुडुपांमध्ये जातात किंवा कुणाच्या तरी शेतात शिरतात, तेव्हा ती काठी जमिनीवर आपटून त्यांना कळपात परत आणते. “मला त्येंना नीट बगावं लागतं. लहान बोकरं जास्तच पळतात. कुटं पन जातात,” ती हसून सांगते. “आता त्येच पोरासारखी हायेत.”
महाराजपाड्यातल्या तिच्या घरापासून चार किलोमीटर दूर, ती जंगलाच्या दिशेने गेली होती. तिचा पाडा नंदुरबार जिल्ह्यातल्या हरणखुरी ग्रामपंचायतीत येतो. इथे ती एकटीच आहे आणि तिच्या बकऱ्यांसोबत तिला इथे अगदी मुक्त वाटतं. पक्ष्यांचा चिवचिवाट आणि झाडांचा झुळझुळाटाचा आवाज होता. इथे वांझोटी, दळभद्री, दुष्ट सारखे शब्द तिच्या कानापर्यंत पोहचत नाहीत, लग्न झाल्यापासून १२ वर्षं ती हेच शब्द ऐकत आली आहे.
“ज्या पुरुषामुळं मुलं होत नाहीत त्याला कोन का बरं बोलत नाय?” शेवंता विचारते.
शेवंता २५ वर्षांची आहे, तिचं लग्न वयाच्या १४ व्या वर्षीच झालं होतं. तिचा नवरा रवी, ३२, शेतमजूर आहे, काम मिळेल तेव्हा दिवसाला १५० रुपये मजुरी कमावतो. तो दारूडा आहे. महाराष्ट्रातल्या या आदिवासीबहुल जिल्ह्यात राहणारे हे भिल आदिवासी आहेत. आदल्या रात्रीच, शेवंता सांगते, रवीने तिला पुन्हा मारलं होतं. “नवीन काय नाय त्यात,” ती सांगते.“मी मुल नाय देवू शकत त्येला. डाक्टर म्हनला पिशवीला डाग हाय माझ्या, मुल नाय व्हनार पुन्हा.
शेवंता तिची गर्भपिशवी खराब असल्याचं जे सांगतेय त्याचं खरं निदान म्हणजे पॉलिसिस्टिक ओव्हेरियन सिंड्रोम (पीसीओएस). २०१० मध्ये धडगाव ग्रामीण रुग्णालयात हे निदान झालं होतं. त्या वेळी तिचा गर्भपात झाल्यानं तिला तिथे दाखल व्हावं लागलं होतं. अवघ्या १५ व्या वर्षांतच ती तीन महिन्यांची गरोदर होती.

शेवंता तडवी तिची १२ शेरडं महाराजपाड्याजवळील जंगलाकडे चारायला घेऊन गेलीये, इथे तिला वांझोटी किंवा तशा टोमण्यांपासून मुक्ती मिळते
काही महिलांमध्ये त्यांच्या पुनरुत्पादक वयात आढळणारा पीसीओएस हा एक संप्रेरकांशी संबंधित आजार आहे. अनियमित आणि अनेक दिवस पाळी, अँड्रोजेनची पातळी वाढणे आणि स्त्रीबीजांभोवती कवच तसंच राहतं आणि बीजकोषांचा आकार वाढतो. या समस्येमुळे मूल न होणं, गर्भपात किंवा वेळेच्या आधी प्रसूती होऊ शकते.
“पीसीओएसशिवाय, रक्तक्षय, सिकल सेल अनीमिया, स्वच्छतेची नीट काळजी न घेणं आणि लिंगसांसर्गिक आजारांमुळे महिलांमध्ये मूल न होण्याची समस्या निर्माण होऊ शकते,” मुंबई स्थित डॉक्टर कोमल चव्हाण सांगतात. त्या फॉग्सी (फेडरेशन ऑफ ऑबस्टेट्रिक अँड गायनॉकॉलॉजिकल सोसायटीज ऑफ इंडिया) या संघटनेच्या अध्यक्षा आहेत.
शेवंताला मे २०१० मधला तो दिवस स्पष्ट आठवतोय, ज्या दिवशी तिचा गर्भपात झाला आणि तिचं पीसीओएसचं निदान झालं. सूर्य डोक्यावर तळपत होता आणि ती रानात काम करत होती. “त्ये दिवसला सकाळपासूनच पोटात दुखत होतं,” ती सांगते. “नवरा नाय म्हनला डाक्टरकडं जायला, मी पन दुकनं विसरून कामावर गेली.” दुपारपर्यंत तिच्या वेदना जास्तच वाढल्या, असह्य झालं तिला. “रक्त पडायला लागलं. साडी रक्तानं भिजली. काय झालं काय समजलंच नाय,” ती सांगते. ती बेशुद्ध होऊन जमिनीवर कोसळली, तिच्यासोबत काम करणाऱ्या इतर शेतमजुरांनी लगेचच तिला दोन किलोमीटर अंतरावर असलेल्या धडगाव रुग्णालयात नेलं.
पीसीओएसचं निदान झाल्यानंतर मात्र तिचं आयुष्य पहिल्यासारखं राहिलं नाही.
शेवंताला तिच्या शारीरिक समस्येमुळे मूल होत नाहीये हे तिचा नवरा मान्यच करत नाही. “तो डाक्टरला नाय भेटला तर त्याला कसं कळंल मूल का होत नाय ते?” शेवंता विचारते. उलट तिचा नवरा तिच्याबरोबर वारंवार असुरक्षित संभोग तर कधी लैंगिक हिंसाचारही करतो. “लय करून पन दिवस नाय गेलं तर तो रागवतो आणि [लैंगिक संबंधात] लयच जोर लावतो,” शेवंता सांगते: “मला ते [संभोग] नाय आवडत,”ती मनातलं सांगते. “दुखतं लय, जळतं, खाज येते. धा वरस झालं. आदी रडायची, नंतर तेही बंद केलं.”
मूल न होणं, समाजाचा कलंक आणि दबाव, असुरक्षितता आणि त्यासोबत पदरात पडलेलं एकटेपण तिच्या नशिबाचा भाग आहे असंच तिला वाटतं. “लग्नाच्या पयले लय बडबडायची मी. लग्न झाल्यावर शेजारच्या बायका बोलायला यायच्या. दोन वरसानंतर मूल होत नाय म्हनून त्यांनी बोलनंच टाकलं. त्येंच्या मुलांना लांब ठेवतात. पापी बोलतात मला.”

शेवंताच्या एका खोलीच्या घरातली भांडी आणि विटांची चूल. तिचा नवरा तिला सोडून दुसरं लग्न करेल अशी भीती तिला सतावत असते
थकून गेलेली आणि एकाकी पडलेली शेवंताच्या एका खोलीच्या घरात आहेत मोजकी भांडी आणि विटांची चूल आणि सोबत कायमची भीती की आपाल नवरा दुसरं लग्न करेल. “इतून मी कुटं जानार, कोनच नाय,” ती म्हणते. “माझं आई-बाप कुडाच्या झोपड्यात राहतात. रानात काम करतात, १०० रुपये मजुरीवर. चार धाकल्या बहिनी त्यांच्या लग्नात. माझे सासू-सासरे मुली दाखवत असतात नवऱ्याला. लग्न झालं तर मी कुटं जानार?”
शेवंता कसं बसं वर्षाचे १६० दिवस रोज १०० रुपयांवर शेतात मजुरी करते. शेतात इतकं राबून १०००-१,५०० रुपये तिच्या हातात आले तर त्यावरही तिचं नियंत्रण नसतं. “मला रेशन कार्ड नाय,” ती सांगते. “महिन्याचे ५०० जातात, तांदूळ, ज्वारीचं पीठ, तेल-तिखटावर. नवरा बाकीचे पैसे घ्येतो... घरासाठी पन तो मला पैसे देत नाय, औषधं आन् डॉक्टरला कुटला देतो? निस्तं विचारलं तरी मारतो. मला काय माहित, त्येची कमाई दारू आनि दुसरीकडे कुटं टाकतो ते.”
एकेकाळी तिच्याकडे २० शेरडं होती, पण तिच्या नवऱ्यानं एक-एक करून विकली आणि आता तिच्याजवळ फक्त १२ शेरडं शिल्लक आहेत.
पैशांची इतकी अडचण आणि ताण असतानादेखील शेवंताने मूल व्हावं म्हणून उपचारासाठी कसेबसे पैसे जमवले आणि तिच्या पाड्यापासून ६१ किलोमीटर दूर शहादा शहरात एका खासगी डॉक्टरांकडे तिने स्वत:वर उपचार करून घेतले. २०१५ मध्ये तीन महिने आणि २०१६ मध्ये तीन महिने अंडोत्सर्जन व्हावं यासाठी क्लोमीफेन थेरपीसाठी एकूण ६००० रुपये खर्च केले. “त्यावेळी धडगाव हास्पिटलला औषध नवतं, म्हनून शहाद्याला आईसोबत गेलते, प्रायवेटला,” ती मला सांगते.
२०१८ मध्ये, तिनं तेच औषध-उपचार धडगाव ग्रामीण रुग्णालयात मोफत घेतले. “मग परत नाय विचार केला, डाक्टरकडे जायचा,” हताश होत शेवंता म्हणाली. “ही बोकरंच मुलासारखी आता.”

धडगावच्या डोंगराळ भागात अनेक आदिवासी कुटुंब वसलेली आहेत
मात्र उपचार प्रत्येक रुग्णानुसार भिन्न असतात, डॉक्टर संतोष परमार सांगतात, ते स्त्रीरोगतज्ञ आणि धडगाव ग्रामीण रुग्णालयाचे ग्रामीण आरोग्य अधिकारी आहेत. त्यांच्या रुग्णालयात खाटांची संख्या ३० असून इथे सभोवतालच्या १५० गावांतून रोज जवळपास ४०० रुग्ण उपचारासाठी येत असतात. “क्लोमिफेन सायट्रेट, गोनाडोट्रोपिन आणि ब्रोमोक्रिप्टिनसारखी औषधांचा काही रुग्णांवर परिणाम होतो. तर इतर केसेसमध्ये इन विट्रो फर्टिलायझेशन (IVF) आणि इंट्रायूटरिन इनसेमिशन (IUI) यांसारख्या प्रगत प्रजनन तंत्रज्ञानाची गरज पडते.”
धडगाव हॉस्पिटलमध्ये शुक्राणुंचे विश्लेषण, त्यांची संख्या, रक्त आणि मूत्राच्या चाचण्या तसेच जननेंद्रियाची तपासणी सारख्या मूलभूत चाचण्या केल्या जाऊ शकतात, परमार सांगतात, परंतु मूल न होण्यासंबंधी कोणतेही प्रगत उपचार इथे किंवा अगदी नंदुरबार जिल्हा रुग्णालयात उपलब्ध नाहीत. “म्हणूनच, मूल होत नसलेली अनेक जोडपी बहुधा खासगी दवाखान्यांवर अवलंबून असतात, जिथे हजारो रुपयांमध्ये खर्च करावा लागतो.” ते सांगतात. परमार हे धडगाव रुग्णालयातले एकमेव स्त्रीरोगतज्ज्ञ आहेत, ते अगदी गर्भनिरोधक सेवांपासून, माता आणि नवजातांची काळजी घेण्यापर्यंत सर्वच एकट्याने सांभाळतात.
२००९ च्या हेल्थ पॉलिसी अँड प्लानिंग या जर्नलमधील एका शोधनिबंधामध्ये भारतात मूल न होण्याच्या समस्या असल्याचे पुरावे “मोजके आणि कालबाह्य” असल्याचं म्हटलं आहे. राष्ट्रीय कुटुंब आरोग्य पाहणी अहवाल (एनएफएचएस-४; २०१५-१६) नुसार ४०-४४ वयोगटातील ३.६ टक्के महिलांना मूल झालेलं नाही. भारतात लोकसंख्या स्थिरीकरण आणि नियंत्रणावर अधिक भर असल्याने, मूल न होण्याची समस्या आणि त्यासंबंधीच्या सेवा हा सार्वजनिक आरोग्य सेवेचा एक दुर्लक्षित आणि कमी प्राधान्य असलेला घटक आहेत.
शेवंता नेमका हाच मुद्दा मांडते. “सरकार कंडोम, गोळ्या पाठवतं, मुलं कमी व्हायला. मग त्ये मुल व्हयचं औषध इथे का नाय देऊ शकत, बिन पैशाचं?”
इंडियन जर्नल ऑफ कम्युनिटी मेडिसनने २०१२-१३ मध्ये प्रकाशित केलेल्या १२ राज्यांच्या अभ्यासात असं आढळलंय की बहुतेक जिल्हा रुग्णालयांमध्ये समस्यांच्या निदानाच्या सुविधा आणि व्यवस्थापन उपलब्ध आहेत पण बहुसंख्य सामुदायिक आरोग्य केंद्र (CHCs) आणि प्राथमिक आरोग्य केंद्रांमध्ये (PHCs) या सुविधा उपलब्ध नाहीत. ९४ टक्के प्राथमिक आरोग्य केंद्रांमध्ये आणि ७९ टक्के सामुदायिक आरोग्य केंद्रांमध्ये पुरुषबीजांच्या (Semen examination) परीक्षणाची सोय उपलब्ध नाही. प्रगत सेवांच्या प्रयोगशाळा सेवा ४२ टक्के जिल्हा रुग्णालयांमध्ये आणि फक्त ८ टक्के सामुदायिक आरोग्य केंद्रांमध्ये उपलब्ध आहेत. डायग्नोस्टिक लॅप्रोस्कोपीची सुविधा केवळ २५ टक्के जिल्हा रुग्णालयांमध्ये उपलब्ध आहेत, त्यापैकी हिस्टेरोस्कोपीची सुविधा ८ टक्के रुग्णालयांमध्येच आहेत. क्लोमीफेनचा वापर करून अंडोत्सर्जनाला चालना देण्याची सुविधा ८३ टक्के जिल्हा रुग्णालयांमध्ये उपलब्ध आहे आणि गोनाडोट्रोपिनच्या उपचाराची सोय ३३ टक्के केंद्रांमध्ये आहे. सर्वेक्षण केलेल्या आरोग्य केंद्रांमधील कर्मचार्यांपैकी कोणालाही मूल न होण्याच्या समस्येच्या व्यवस्थापनाविषयीचे प्रशिक्षण देण्यात आले नव्हते.
“उपचार मिळणं हा तर मुद्दा आहेच, पण त्याहून महत्त्वाचं म्हणजे ग्रामीण भागांमध्ये विशेषज्ञ असणाऱ्या स्त्रीरोगतज्ञांची कमतरता आहे,” डॉक्टर चंद्रकांत संकलेचा सांगतात. ते इंडियन मेडिकल असोसिएशनच्या नाशिक शाखेचे माजी अध्यक्ष आहेत. मूल न होण्याच्या समस्येवर उपचार करण्यासाठी, प्रशिक्षित आणि पात्र कर्मचारी तसंच उच्च तंत्रज्ञानाचा वापर करणाऱ्या उपकरणांची आवश्यकता असते. माता आरोग्य आणि नवजातांची काळजी ही सरकारची प्राथमिकता असल्याने, प्राथमिक केंद्रांमध्ये किंवा जिल्हा रुग्णालयांमध्ये या सुविधा पुरवणं आर्थिकदृष्ट्या अवघड आहे.”

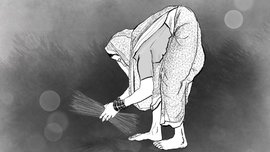
गीता वळवी खाटेवर चवळी पसरवत आहे. पतीची कसलीही मदत न घेता ती बारीसपाड्यातली तिची एक एकर जमीन कसते. वर्षानुवर्ष त्याने केलेल्या छळामुळे तिला पाठदुखी आणि इतर दुखी जडल्या आहेत
शेवंताच्या पाड्यापासून पाच किलोमीटर दूर बारसीपाड्यामध्ये, गीता वळवी तिच्या कुडाच्या झोपड्याबाहेरील खाटेवर चवळी सुकायला पसरवत आहे. ३० वर्षाच्या गीताचं लग्न वयाच्या १७ व्या वर्षीच सूरजशी झालं होतं, त्याचं वय सध्या ४५ असून तो मिळेल तशी रानात मजुरी करतो. तो खूप पितोदेखील. ते भिल्ल समाजातील आहेत. २०१० मध्ये सूरजच्या बीजकोषांमध्ये (हे त्याचे खरे नाव नाही) पुरुष बीजांची संख्या कमी असल्याचं समजलं, तेही गावातल्या आशाने (Accredited Social Health Activist) त्याला तपासणीकरून घेण्याचा खूप आग्रह केल्यानंतर. काही वर्षांपूर्वी म्हणजे २००५ मध्ये त्या दोघांनी दिराची मुलगी दत्तक घेतली. पण तरीही गीताला स्वत:चं मूल नाही म्हणून, तिची सासू आणि नवरा तिचा छळ करतच राहिले. “मी तेला मूल नाही देत म्हनून तो मला दोष देतो, कमी तेच्यात हाये, माज्यात नाय. पन मी तर बाई मानूस, मी दुसऱ्यानं लगीन नाय करू शकत,” असं गीता सांगते.
२०१९ मध्ये गीताच्या (नाव बदललं आहे) एक एकर जमिनीत २० किलोग्राम चवळी आणि एक क्विंटल ज्वारीचं पीक झालं. “हे घरीच खायला. नवरा शेतात राबत नाय. दुसऱ्याच्या शेतात मजुरी घेतो आन् दारू, जुगार खेळतो,” रागानं दात खात ती म्हणते. “त्यो खातो फुकट!”
“जेव्हा दारू पिऊन घरी येतो, तेवा लाथेनं मारतो, कदी कदी काटीनं मारतो. शुद्धीवर असल्यावर काय माझ्याशी बोलत नाय,” ती म्हणते. अनेक वर्षांच्या घरगुती हिंसाचारामुळे तिची पाठ सतत दुखते आणि खांदे आणि मानेतही वेदना होत असतात.
“आमी दिराच्या मुलीला दत्तक घ्येतलं, पन नवऱ्याला त्याचं स्वतःचं मूल पायजे, मुलगाच. आशाताईंनी सांगितलेलं कंडोम वापरायला, पन नाय वापरत, आन् दारू पनसोडत नाय,” गीता सांगते. गीताला संभोगाच्या वेळी वेदना होतात, फोड आलेत, लघवी करताना दुखतं, आणि योनीतून अनियमित पांढरा पदर जातो. ओटीपोटात वेदनाही होतात. कारण ही सगळी लिंगसांसर्गिक आजार किंवा प्रजननमार्गाच्या संसर्गाची लक्षणं आहेत. त्यामुळे दर आठवड्याला तिच्या घरी तिच्या तब्येतीची चौकशी करण्यासाठी येणाऱ्या गावातल्या आशा कार्यकर्तीने तिच्या नवऱ्याला कंडोम वापरण्याचा सल्ला दिला होता.
आरोग्य सेविकेने गीतालाही वैद्यकीय सल्ला घ्यायला सांगितलं होतं, पणतिने तिला होणाऱ्या त्रासाकडे दुर्लक्ष करत स्वत:ची काळजी घेणंच थांबवलं. "डाक्टरकडे जाऊन काय होनार आन् औषध खावून पण?" गीता विचारते. "औषध अंगाचं दुखनं बरं करंल पन नवऱ्याची दारू बंद होईल? मला मारन थांबवलं तो?"
डॉक्टर परमार म्हणतात की ते दरमहा किमान चार ते पाच मूल होत नसलेली जोडपी पाहतात, त्यात जास्त दारू प्यायल्याने पुरुष बीजांची संख्या कमी असलेले पुरुषही आढळतात. ते म्हणतात, “मूल होत नाही तेव्हा पुरुषांमधलीही काही कारणं जबाबदार असतात मात्र त्याकडे दुर्लक्ष केल्यामुळे स्त्रियांना वाईट वागणूक मिळते,” ते सांगतात,“बहुतेक वेळा स्त्रिया एकट्याच येतात. सगळा दोष स्त्रियांना देण्याऐवजी पुरुषांनी समजून घेणं आणि स्वत:ची चाचणी करणं महत्वाचं आहे.”

लोकसंख्या स्थिरीकरणावर भर दिला गेल्याने, मूल न होण्याच्या समस्येला प्रतिबंध आणि सेवा हा सार्वजनिक आरोग्य सेवांमध्ये दुर्लक्षित आणि कमी प्राधान्याचा घटक झाला आहे. यामध्ये पुरुषांमधली कारणांकडे दुर्लक्ष झाल्याने स्त्रियांना छळ सहन करावा लागतो
डॉ. राणी बंग महाराष्ट्राच्या पूर्वेकडच्या गडचिरोलीतल्या आदिवासी पट्ट्यात गेल्या तीन दशकांपासून महिलांच्या प्रजनन आरोग्याच्या प्रश्नांवर त्या काम करत आहेत. मूल न होण्याची समस्या वैद्यकीय कमी आणि सामाजिक अधिक असल्याचं त्या सांगतात. “पुरुषांमधील मूल न होण्याची कारणं ही एक मोठी समस्या आहे, परंतु ही फक्त स्त्रियांची समस्या समजली जाते. ही मानसिकता बदलण्याची गरज आहे.”
हेल्थ पॉलिसी आणि प्लॅनिंग या शोधनिबंधामधे लेखक म्हणतात: “लोकसंख्येच्या तुलनेत मूल न होण्याची समस्या थोड्याच महिला आणि जोडप्यांमध्ये आढळून येत असली तरी, प्रजनन आरोग्य आणि हक्कांचा तो एक महत्त्वाचा मुद्दा आहे.” या निबंधात असं नमूद केलं आहे की मूल न होण्याची प्राथमिक आणि दुय्यम कारणं पुरुष आणि महिला दोघांशी संबंधित असतानाही, “स्त्रियांच्या मनात याबद्दल मोठी भीती आहे कारण त्यांचं अस्तित्व, दर्जा आणि सुरक्षेवर त्याचा परिणाम होतो आणि त्यांना सामाजिक कलंक, एकाकीपणा सोबत कुटुंब आणि समाजात आपलं मत मांडण्याची तसंच सबलीकरणाचा ऱ्हास अनुभवायला मिळतो.”
गीता – आठवीपर्यंत शाळा शिकली आणि २००३ मध्ये वयाच्या १३ व्या वर्षी तिचं लग्न झालं. कधी काळी पदवीधर होण्याची तिची इच्छा होती. पण आता ती इच्छा तिच्या २० वर्षाच्या मुलीनं म्हणजेच लतानं (नाव बदललं आहे) पूर्ण करावी असं तिला वाटतं. ती धडगावमधल्या कनिष्ठ महाविद्यालयात बारावीत शिकते. “माझ्या पोटातून जन्म नाय घेतला म्हणून काय झालं? तिचं आयुष्य नासवनार नाय, माझ्यासारखं,” गीता सांगते.
कधी काळी गीताला नटायला, छान तयार व्हायला आवडायचं. “केसांना त्येल लावून शिकाकायनं धुयाची आन् आरशात पायची, बरं वाटायचं.” चेहऱ्यावर सुंगधी पावडर लावण्यासाठी, केस छान विंचरण्यासाठी किंवा छान साडी नेसण्यासाठी तिला खास प्रसंगांची वाट पाहावी लागत नव्हती. पण तिच्या लग्नाला दोन वर्षं उलटली तरीही तिला मूल नव्हतं,परिणामी तिची सासू आणि नवरा तिच्या नटण्या-मुरडण्यावरून तिला “निलाजरी” म्हणू लागले. आणि मग गीतानेही स्वत:कडे दुर्लक्ष करण्यास सुरवात केली. “मला काय नाय वाटत मूल नाय ते. आता काय मूल नको मला. पन थोडं चांगलं दिसलं तर काय गलत हाय?" ती सवाल करते.
हळूहळू, तिला नातेवाईकांनी लग्नाला, बारशांना आणि कौटुंबिक मेळाव्यांमध्ये बोलावणं बंद केलं आणि ती पूर्णतः एकाकी झाली. “लोकं नवऱ्याला, सासूला बोलवतात, त्येना माहित नाय नवऱ्याचे शुक्राणू कमी हायेत. मी वांझ नाई. त्येना माहिती झालं तर त्यालाही बोलवायचं थांबवतील काय?” गीता विचारते.
अनुवादः ज्योती शिनोळी

![‘माझी काट [गर्भाशय] सारखी बाहेर येते’](/media/images/FEATURE-IMAGE-JS-.width-270.jpg)